Sme schopní zlepšiť očný krvný prietok?
MUDr. Sylvia Ferková, PhD.
Klinika oftalmológie LFUK a UNBa Bratislava
Oko potrebuje konštantnú perfúziu počas dynamických zmien krvného tlaku, vnútroočného tlaku a očného perfúzneho tlaku.[3]. Cievna dysfunkcia je spojená s rôznymi očnými ochoreniami, medzi ktoré patrí aj glaukóm. Stále viac štúdií poukazuje na vplyv zmien očného krvného prietoku pri patogenéze a progresii glaukómových zmien. Doteraz nie je s istotou zodpovedaná otázka, či znížený očný krvný prietok vedie ku glaukómovej neuropatii [2]. Prospektívne klinické štúdie používajúce široké spektrum zobrazovacích technológií poukazujú na redukciu choroidálneho a retrobulbárneho krvného prietoku a dysfunkciu cievnej autoregulácie u ľudí s normotenzným glaukómom a primárnym glaukómom s otvoreným uhlom [3]. Existuje hypotéza, že instabilita očného krvného prietoku vedie k opakovaným jemným reperfúznym poškodeniam ( po krátkej ischémii nastáva reperfúzia spojená so zápalovými zmenami a oxidatívnym poškodením). Pri glaukóme sú tieto poškodenia malé, ale opakujú sa. K instabilite očného krvného prietoku môže dochádzať pri fluktuácii vnútroočného tlaku, poklese krvného tlaku alebo poškodenej autoregulácii. Príčinou poškodenej autoregulácie je vaskulárny dysregulačný syndróm, a to jeho primárna forma- primárna vaskulárna dysregulácia (PVD) = vazospastický syndróm= vaskulárna endoteliopatia, vyskytujúca sa hlavne u pacientov s nižším vnútroočným tlakom. PVD má vrodený podklad a prejavuje sa od puberty so zvyšujúcou sa intenzitou. Prejavy PVD sú: studené končatiny, redukovaný pocit smädu, nízky TK, migrény, zvýšená senzitivita na lieky ( blokátory kalciových kanálov, betablokátory), dlhší čas zaspávania, dobrý čuch. Väčšinou sú to starostlivé, úspešné osoby. Reagujú vazokonstrikciou na chlad, mechanický a psychologický stres. PVD majú prevažne zdraví ľudia so sklonom k určitým ochoreniam: predná ischemická neuropatia, venózne oklúzie, centrálna serózna chorioretinopatia, Susakov syndróm, tichá myokardiálna ischémia a glaukóm. Môžeme konštatovať, že“ glaukóm sú choré oči v chorom organizme „.Dôležitú úlohu zohráva hormóm estrogén, preto prevažne PVD trpia ženy [2].
Dôležitým rizikovým faktorom pri vzniku glaukómu ( predovšetkým primárneho glaukómu s otvoreným uhlom) je nízky očný perfúzny tlak (OPT). OPT je kalkulovaný ako 2/3 stredného tlaku krvi mínus vnútroočný tlak ( OPT= 2/3 TK- VOT). Barbadoská štúdia poukazuje na to, že 41% riziko vzniku glaukómu je spojené so zníženým diastolickým perfúznym tlakom. EMGT štúdia dokazuje dôležitosť cievneho faktora v progresii glaukómu- nízky systolický perfúzny tlak, nízky systolický tlak krvi a kardiovaskulárne ochorenia boli predpokladom pre progresiu u všetkých subjektov.
Počas 24 hodinového sledovania pacientov s glaukómom bol sledovaný pokles tlaku krvi počas noci. Systémový tlak krvi bol najnižší okolo 3 hodiny nad ránom, ale len u časti pacientov došlo k abnormálnej autoregulačnej odpovedi so zhoršením schopnosti udržať si normálnu cirkuláciu. Štúdia z Thessalonik zistila, že u pacientov s poklesom diastolického krvného tlaku ( u liečených hypertonikov) pod 90 mmHg dochádza aj k zväčšovaniu C/D pomeru. Vzhľadom na zložitosť, v budúcnosti bude potrebné sledovať fluktuáciu perfúzneho tlaku meraním prietoku krvi v oblasti zrakového nervu v spojení s metabolizmom a kyslíkovou saturáciou [4].
K vaskulárnym rizikovým faktorom patria:
Vyšší vek – endoteliálna dysfunkcia-neschopnosť ciev sa rozšíriť sa, zvýšený tonus cievnej steny, vazokonstrikcia a ateroskleróza.
Chronická hypertenzia -zmeny na cievach, zvýšený odpor v cievach (naopak -občasný vzostup TK zvyšuje prietok v cievach-ochrana GB!)
Nočná hypotenzia – pri liečbe hypertenzie
Migrény– NTG- vazospasticita-porucha endoteliálnych vazoaktívnych faktorov (Endothelin- 1), vyšší vek, ženy
Hemorágie na TZN-( prelaminárna vrstva TZN a povrchová vrstva VNVS)- NTG – vazospazmus okolitých ciev, pôs. Endothelinu-1, NO, mikroinfarkty vo VNVS, defekty ZP
Diabetes– zvýšený VOT spôsobený ukladaním glukózy do trámčiny.Naopak existujú teórie, že vaskulárne zmeny pri diabete majú protektívny účinok pre glaukóm. Pri presakovaní ciev je predpoklad, že zložky séra pôsobia neuroprotektívne, VEGF pôsobí neuroptotektívne, opakované ischemické ataky trénujú sietnicu pred ďalším stresom, ktorým je glaukóm??
Imunologické abnormality– pozitívne reakcie antinukleárnych protilátok-antifosfolipidové protilátky, antifosfatidylserinové protilátky, antikardiolipínové protilátky
Sleep apnoe-hypoxia, vazospazmus, zmena nočného TK
Zvýšená viskozita krvi
Tabuľka 1 : Technológie zobrazujúce očný krvný prietok [3].
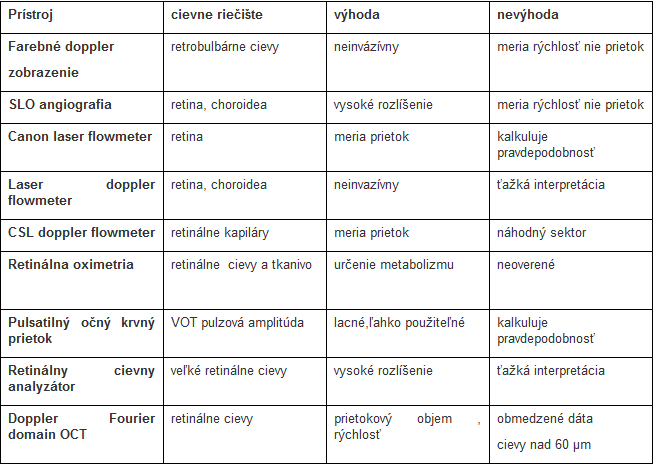
Očný krvný prietok nie je možné priamo vizualizovať, ale je možné zmerať pacientovi vnútroočný tlak a krvný tlak, z ktorých sme schopný vypočítať očný perfúzny tlak a kvantifikovať vaskulárne zmeny [1,7].Veľká väčšina štúdií popisuje pri získavaní údajov o očnej perfúzii a patofyziológii ochorenia použitie komplikovaných techník zobrazenia očnej perfúzie. V súčasnosti nemáme k dispozícii zobrazovaciu technológiu, ktorá by bola schopná merať všetky súčasti očného krvného prietoku a jeho reguláciu priamo a kvantitatívne. Prístroje nie sú určené k bežnej klinickej praxi. Najčastejšie používané prístroje, sledovaná časť cievneho riečišťa v oku, výhody a nevýhody zobrazovacej technológie sú uvedené v tabuľke číslo 1 ( tabuľka 1) [3].
Ďaľšou otázkou zostáva, či sme schopní ovplyvniť očný krvný prietok medikamentózne. Lokálne podávané kvapky musia penetrovať prednú plochu oka a dosiahnuť potrebnú koncentráciu v cievnych tkanivách. Aj pokiaľ je dosiahnutá vysoká koncentrácia vazoaktívnej látky v sklovci, ovplyvňuje len povrchové vrstvy retrobulbárneho prietoku zrakového nervu [8]. Podľa konsenzov WGA (Svetová glaukómová asociácia) z roku 2009, len inhibítory karboanhydrázy ( dorzolamid (Trusopt) a brinzolamid (Azopt)) zvyšujú očný krvý prietok a zlepšujú reguláciu krvného toku nezávisle od hypotenzívneho účinku. Úloha betablokátoru betaxololu, prostaglandínových analógov ( latanoprost, travoprost, bimatoprost,tafluprost), ale aj iných antiglaukomatík pri zlepšení očnej krvnej cirkulácie je stále rozporuplná a štúdie neukazujú na ich jednoznačnú účinnosť [5,9].
Niektoré systémovo podávané liečivá majú schopnosť ovplyvniť očný krvný prietok a jeho reguláciu. V štúdiách sa spomínajú predovšetkým centrálne pôsobiace blokátory kalciových kanálov ( nimodipine-Cordipin, Corinfar, lomerizine ), NO prekurzory ( L arginin, estrogen?) , S2 rec. antagonisti ( naftidrofuril-Enelbin retard) inhibítory angiotenzín-inhibujúceho enzýmu, inhibítory angiotenzínového receptora, inhibítory karboanhydrázy, inhibítory fosfodiesterázy 5. Medikamentózne ovplyvnenie systémového tlaku krvi môže mať výhodný ale aj negatívny efekt na očný krvný prietok( závisí to od periférneho alebo centrálneho efektu liečiva, veľkosti TK ale aj od stupňa ochorenia). Naopak súčasné užívanie diuretík a antihypertenzív zvyšuje riziko vzniku glaukómu. [6].
Neexistuje terapia , ktorá bola špeciálne vyvinutá na ovplyvnenie krvného očného prietoku. Podľa konsenzov WGA (Svetová glaukómová asociácia) z roku 2009, len inhibítory karboanhydrázy ( dorzolamid (Trusopt) a brinzolamid (Azopt)) zvyšujú očný krvý prietok a zlepšujú reguláciu krvného toku nezávisle od hypotenzívneho účinku.Nemáme dostupné informácie o tom, že zlepšením očného krvného prietoku môžeme dlhodobo ochrániť zrakové funkcie, preto použitie antiglaukomatík pre ich schopnosť zlepšiť očný krvný prietok zostáva stále na teoretickej úrovni. Sú potrebné prospektívne štúdie, ktoré nám dokážu, že zvýšením očného krvného prietoku môžeme zabrániť progresii glaukómových zmien [10].
Literatúra
Costa VP, Arcieri ES, Harris A.: Blood Pressure and glaucoma. Br J Ophthalmol.4, 2009
Flammer J., Mozaffarieh M.: What is the present pathogenetic concept of glaucomatous optic neuropathy? Survey of ophthalmology, vol 52,6, Nov, 2007
Harris A., Kagemann L, Ehrlich R., Rospigliosi C., Moore D., Siesky B.: Measuring and interpreting ocular blood flow and metabolism in glaucoma. Can J Ophthalmol vol 43,3,2008
Harris A.: Ocular blood flow in glaucoma. Review of ophthalmology,2, 2009
Harris A, Garzozi HJ, McCranor L, Rechtman E, Yung CW, Siesky B.: The effect of latanoprost on ocular blood flow. Int Ophthalmol.;29(1),2, 2008
Lesk MR et al.:The effects of systemic medications on ocular blood flow.Can J Ophthalmol, vol43,No3,2008
Martinez A., Sanchez M. : Effect of dorsolamide 2% added to timolol maleate 0,5% on intraocular pressure, retrobulbar blood flow, and the progression of visual field damage in patients with primary open-angle glaucoma: A single –center, 4-Year, open label study.Clinical therapeutics/vol 30,No 6,2008
Siesky B et al : A comparative study od the effects of brinzolamide and dorsolamide on retinal oxygen saturation and ocular microcirculation in patients with primary open-angle glaucoma. Br J Ophthalmol ,92,2008
Steigerwalt RD et al :Ocular and retrobulbar blood flow in ocular hypertensives treated with topical timolol,betaxolol and carteolo. Journal of ocular phramacology and therapeutics,vol 17, No6,2001
Stewart WC et al.:Ocular blood flow in glaucoma:the need for future clinical evidence and patient outcomes research. Br J Ophthalmol ,91, 2007
Diagnostika a progresia glaukómu v HRT II obraze
Ferková,S.
Klinika oftalmológie LFUK,Bratislava
Prednosta: Prof.MUDr.Peter Strmeň, CSc.
Úvod
Glaukómová choroba je v súčastnosti charakterizovaná ako chronická progresívna neuropatia so zmenami terča zrakového nervu (TZN), vrstvy nervových vlákien sietnice (VNV) a zorného poľa (ZP). Ochorenie vedie k strate gangliových buniek, čo spôsobuje progresívnu stratu videnia a často vedie k slepote. Podľa údajov z roku 2000 na svete trpí glaukómom 67 miliónov ľudí (z toho v Európe 9,25 milióna ľudí), pričom liečených je 4,6 – 6,9 milióna ľudí. Rozšírenosť ochorenia v rôznych krajinách varíruje od 1 – 3% populácie. V rozvojových krajinách predstavuje glaukóm 13 % zo všetkých oslepnutí [8].
Klinické aj histologické štúdie ukázali, že zistiteľné štrukturálne zmeny na TZN a VNV predchádzajú funkčné abnormality v zmysle typických zmien ZP. Poškodenie axónov gangliových buniek je ireverzibilné a výpad 12 – 53% axónov nemusí mať perimetrickú odozvu. Vzhľadom na túto skutočnosť je zavádzanie nových postupov vedúcich k skorému odhaleniu týchto zmien významné z hľadiska včasnej diagnostiky ochorenia a správnej liečby umožňujúcej dlhodobú stabilitu výsledkov [6,10]
Takmer 150 rokov od čias Helmholtza, ktorý prvý pozoroval zrakový nerv živého človeka je vzhľad TZN dôležitým faktorom pri určovaní pokročilosti glaukómových zmien. Exkavácia TZN a stenčenie neuroretinálneho lemu je indikátorom ochorenia. Pri vyšetrení vyšetrujúci musí určiť či ide o normálny alebo patologický nález na TZN, či anomálny vzhľad TZN je výsledkom glaukómového alebo iného ochorenia, ako sa líši vzhľad TZN od predchádzajúceho vyšetrenia. Vzhľadom na rozsiahlu variáciu vzhľadu TZN u rôznych zdravých jedincov, variáciu charakteru glaukómovej exkavácie a rozdielne hodnotenie TZN rôznymi vyšetrujúcimi (ale aj samotného vyšetrujúceho od kontroly ku kontrole) je klinické hodnotenie TZN oftalmoskopom obtiažne [4].
Nové zobrazovacie techniky TZN a VNV pomocou laserových digitálnych metód sú používané od 80. rokov 20. storočia a boli zostrojené na objektívne, efektívne a reprodukovateľné meranie parametrov TZN a peripapilárnej VNV. Cieľom týchto zobrazovacích metód je podanie informácie, ktorá klinikom pomôže diferencovať medzi normálnym a glaukómovým okom a detekovať progresiu glaukómového poškodenia s vysokým stupňom pravdepodobnosti. V praxi k najčastejšie používaným laserovým digitálnym prístrojom patrí : HRT II – Heidelberg retina tomograph, SLP – Scanning laser polarimeter, OCT optical coherent tomograph [4].
Na šiestom kongrese Európskej glaukómovej spoločnosti v roku 2000 glaukómoví odborníci preferovali na morfologickú diagnostiku v 48% fotografiu TZN, v 25% HRT II, v 9% SLP, v 5% OCT a v 4% fotografiu v bezčervenom svetle a v 8% ostatné techniky [7].
HRT II
HRT II je skenovací laserový oftalmoskop, pomocou ktorého získavame trojdimenzionálny obraz zadného segmentu oka. Zdrojom svetla je diodový laser 670 nm (nízkej intenzity), pričom trojdimenzionálny obraz je sériou 32 optických rezov centrovaných na TZN a perpendikulárne na optickú os od zadnej plochy sklovca po retrolaminárnu oblasť, pričom každá plocha pozostáva z 256 x 256 pixelov. Hĺbka merania je 0,5 – 4 mm. HRT II spracuje výšku povrchu v každej meranej lokalizácii, čo rezultuje v topografický obraz pozostávajúci zo 147 000 lokálnych meraní výšky. Tri základné topografické obrazy počítač spracuje a vytvorí jeden priemerný obraz štandardnej deviácie. Následne môže vyšetrujúci manuálne označiť okraje terča na vnútornej ploche sklerálneho prstenca. Po označení kontúry na okraji terča počítač spracuje stereometrické merania uprostred kontúry. Výsledkom je set stereometrických parametrov. Jednotlivé hodnoty sú merané od referenčnej plochy, čo je plocha 50 μm pod povrchom sietnice v oblasti makulopapilárneho zväzku. Oblasť pod referenčnou plochou je jamka-exkavácia a oblasť nad referenčnou plochou je neuroretinálny lem [9].
Prvé vyšetrenie
Pri prvom vyšetrení sa porovnávajú získané údaje s normatívnou databázou. Určitým subjektívnym faktorom je manuálne ohraničenie okrajou TZN, obmedzená veľkosť porovnávacieho súboru a relatívne, štatistické nastavenie hraníc norma/patológia. Napriek všetkému prvé vyšetrenie vyjadruje mieru pravdepodobnosti ochorenia.
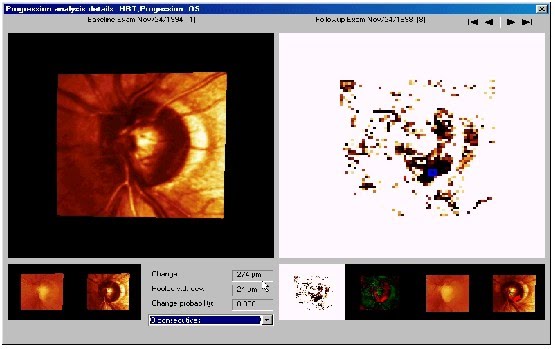
Topografický obraz TZN je vyznačený farebne, pričom červenou je označená exkavácia a zelenou neuroretinálny lem. Reflektívny obraz je rozdelený do 6 sektorov, ktoré sú hodnotené samostatne (obr 1-Topografický a reflektívny obraz TZN pri HRT). Zelený znak označuje normálny nález v danom sektore, žltý výkričník hraničný nález a červená značka patologický nález v danom sektore- výrazné zúženie neuroretinálneho lemu. Každý zo sektorov je samostatne spracovaný a vyhodnotený v podobe stereometrických parametrov.
Najčastejšie sledované stereometrické parametre sú:
- 1.plocha terča – totálna plocha uprostred kontúry
- 2.plocha exkavácie – plocha pod referenčnou líniou
- 3.plocha neuroretinálneho lemu – totálna plocha mínus plocha pod referenčnou líniou
- 4.pomer C/D – pomer exkavácie k TZN
- 5.hrúbka VNV – rozdiel medzi referenčnou plochou a povrchom nervových vlákien na okraji TZN- stredná výška kontúry
- 6.plocha prierezu VNV– stredná hrúbka VNV znásobená dĺžkou kontúry na okraji TZN
- 7.objem exkavácie
- 8.meranie tvaru exkavácie
- 9.objem neuroretinálneho lemu
- 10.meranie variácie výšky povrchu okolo kontúry TZ
Najdôležitejšími parametrami na odlíšenie normálneho nálezu na TZN a glaukómového TZN sú merania tvaru exkavácie, objemu neuroretinálneho lemu a meranie variácie výšky povrchu okolo kontúry TZN [1,2]. Veľká variabilita v tvare a veľkosti TZN v normálnej populácii a úzky vzťah medzi veľkosťami terča, neuroretinálneho lemu a exkavácie môže negatívne ovplyvniť schopnosť rozlíšiť fyziologický od glaukómového terča. Exkavácia je trojdimenzionálny útvar. U pacientov bez glaukómu je TZN buď bez exkavácie alebo je exkavácia plytšia, pomerne okrúhleho tvaru a centrálne uložená. U pacientov s glaukómom je exkavácia hlbšia, má ostro klesajúce steny, často zvonovitého tvaru [1]. Pri glaukóme strata retinálnych gangliových axónov zapríčiňuje zmenu v tvare TZN zmenšením neuroretinálneho lemu hlavne na hornom a dolnom póle TZN čím dochádza k vertikálnemu zväčšeniu exkavácie alebo hornému a dolnému zárezu. Väčšina glaukómových exkavácií má nepravidelný tvar a sú excentrické [3]. Viacerými štúdiami bolo zistené, že na rozsah glaukómových zmien nemá vplyv veľkosť TZN. Pri veľkých TZN môže byť normálnym nálezom aj väčšia exkavácia. Malý TZN obsahuje nahustenejšie nervové vlákna, preto aj menšia exkavácia je suspektná z glaukómového ochorenia.
Pri vyšetreniach pomocou HRT II sa môžeme stretnúť s atypickými nálezmi ako je edém TZN, drúzová papila, jamka TZN a rôzne kongenitálne anomálie TZN. V takýchto prípadoch je možné prístrojom HRT II obrazy len dokumentovať, prípadne sledovať nálezy v čase. Neslúži nám v týchto prípadoch na hodnotenie glaukómových zmien.
Pri HRT II ide o nepriame meranie vrstvy nervových vlákien. Rozsah exkavácie TZN môže byť zmenšený vradením ciev na TZN k neuroretinálnemu lemu [7]. Pri koncentrickom type exkavácie je dôležitý výsledok HRT II vzhľadom na to, že v perimetri je dlho normálny nález. Pri vysokej myopii citlivosť veľmi kolíše, môže byť falošne pozitívny výsledok. Pri senilnom type glaukómu je exkavácia plochá, a aj pri pokročilom glaukóme je často negatívny nález na HRT II. Na meranie majú vplyv vysoké refrakčné chyby, katarakta, úzka zrenica, kedy môže byť neostré zobrazenie TZN a tým aj získané falošné, často nehodnotiteľné výsledky.
V programe HRT II si možno vybrať multivariačnú analýzu , diskriminantnú analýzu a najčastejšie využívanú Moorfieldskú regresnú analýzu.
Moorfieldská regresná analýza podáva aktuálny obraz o stave TZN v jednotlivých 6 sektoroch v porovnaní k normatívnej databáze. Porovnáva sa percentuálny pomer oblasti neuroretinálneho lemu (zelený graf) ku oblasti exkavácie TZN (červený graf).
HRT II je dôležitý na preperimetrickú detekciu glaukómových zmien. Predchádza zmeny v perimetri o 3 roky. Hodnota len jedného vyšetrenia v diagnostike glaukómu je nízka. HRT II pomáha v popise parametrov TZN a stanovení základných hodnôt, ale neurčuje diagnózu. Dôležitejšia je detekcia zmeny TZN v čase [5].
Opakované vyšetrenia-hodnotenie progresie
Pri opakovanom vyšetrení dochádza k porovnaniu s predchádzajúcim vyšetrením, eliminuje sa subjektívny faktor a nepracuje sa s normatívnou databázou. Vyšetrenie na HRT II je reprodukovateľné a výsledky korelujú s histologickými nálezmi [1,2].
Topografická analýza progresie je možná až po 3 vyšetreniach pacienta. Pokiaľ má pacient viac ako 3 vyšetrenia počítač porovnáva tri následné vyšetrenia. Detekcia glaukómových zmien je založená na diskrepancii parametrov TZN po spracovaní topografických diferenčných obrazov – superpozícia obrázkou, na spracovaní mapy možných zmien a následnej kalkulácii významnosti zmeny. Zmenené regióny sú v topografickom obraze označené červenou ( vysoká depresia ) alebo zelenou (vysoká elevácia). Na minimalizáciu možných odlišností pri opakovanom meraní je v programe počítača zabudovaná normalizácia korekciou posunu a rotácie medzi obrazmi, korekcia zväčšenia, výšky, naklonenia obrazov. Zväčšenie je závislé od zmien refrakcie, akomodácie, katarakty. Posun obrazov a zmeny perspektívy sú dané hlavne chybnou centráciou kamery. Po normalizácii sú topografické obrazy porovnané. Kontúrová línia TZN robená pri prvom vyšetrení je prenesená automaticky do nasledujúcich vyšetrení, je na identickom mieste.
Štatisticky významná je zmena v súvislej oblasti rozsahu 20 super-pixelov ( 20x (4×4) pixel).
Kvantifikácia progresie je robená porovnávaním stereometrických parametrov, pričom už 5% variabilita výsledkov je detekovateľná. Progresiu môžeme sledovať aj v grafickom zobrazení – grafe progresívnej analýzy, pričom stereometrické parametre sú normalizované do rovnakej škály a sú uložené do diagramu pozdľž osi, pričom poukazujú na trend zmeny. Zníženie parametrov o 0,05 po troch meraniach označuje už signifikantnú odchýlku [1].
Sledovanie funkčných a morfologických zmien pri glaukóme
Na klinike oftalmológie LFUK v Bratislave v rokoch 2003-2006 prebieha štúdia zameraná na dlhodobé sledovanie funkčných a morfologických zmien pri glaukóme. Funkčné zmeny sú sledované na perimetri Octopus 101 a morfologické pomery a zmeny TZN na prístroji HRT II. Zcelkového počtu pacientov vyšetrených na HRT II bude vybraná skupina 50-70 pacientov s primárnymi formami glaukómu, u ktorých bol okrem základného očného vyšetrenia každých 6 mesiacov vyšetrený perimeter aj HRT II. Získané výsledky budú štatisticky spracované a bude hľadaná korelácia medzi jednotlivými parametrami získanými HRT II a perimetrom. Zámerom štúdie je potvrdenie úlohy prístrojov v diagnostike glaukómu, sledovaní progresie ochorenia a následne správnej indikácii konzervatívnej liečby glaukómu, ale aj včasnej indikácii chirurgického zásahu.
Záver
Hodnota len jedného vyšetrenia pomocou HRT II v diagnostike glaukómu je nízka. HRT II pomáha v popise parametrov TZN a stanovení základných hodnôt, ale neurčuje diagnózu. Dôležitejšia je detekcia zmeny TZN v čase [5]. HRT II je v súčasnosti jediná technológia sledujúca progresiu zmien v longitudinálnych štúdiách. Kalkuluje reálnu zmenu, nezávisle od kontúry a referenčnej línie.
Literatúra
1. Chauhan, B.C., Blanchard, J.W., Hamilton, D.C, Le Blanc,R.: Technique for detecting serial topographic changes in the optic disc and peripapillary retina using scanning laser tomography. Invest Ophthalmol Vis Sci, 41,2000,s.775-782.
2. Greaney, M.J., Hoffman, D.C., Garway –Heath, D.F.,Mamdoub,N.,Coleman,A.L., Caprioli,J.: Comparison of optic nerve imaging methods to distinguish normal eyes from those with glaucoma. Investigative ophthalmology& visual science, 43, 2002,s. 140-145.
3. Iester, M.,Swindale, V.N., Mikelberg, F.S.: Sector-based analysis of optic nerve head shape parameters and visual field indices in healthy and glaucomatous eyes. Journal of Glacoma,6,1997,s. 371-376.
4. Kloizman, P.T., Schuman,S.J. : Disc analysis s. 7.1-7.6 v Yanoff,M..,Duker,J.S .Ophthalmology, Mosby international Ltd,1999,1616s.
5. LeBlanc,R.P.,Soares,A.S.:Heidelberg retina tomograph and the management of glaucoma.Highlights of ophthalmology ,31,2003,s. 21-26.
6.Lešták ,J., Pašta ,J., Pešková, H.: Metody vyhodnocení zorného pole. Čs. oftalmol, 4,1997,s. 269-275.
7. Mardin,CH.Y., Jünemann,A.G.M.: The diagnostic value of optic nerve imaging in early glaucoma. Curr Opin Ophthalmol,12, 2001,s. 100-104.
8. Michelson, G.,Grohn, M..J.M.: Screening models for glaucoma. Curr Opin Ophthalmol,12, 2001,s: 105-111.
9. Miglior,S.,Casula,M.,Guareschi,M.,Marchetti,I,Iester,M.,Orzalesi,N.: Clinical ability of Heidelberg retinal tomograph examination to detect glaucomatous visual field changes. Ophthalmology, 108, 2001,s. 1621-1627.
10. Skorkovská, Š.,Stará, Š.,Kočí,J.: Hodnocení zmen zorného pole u glaukomu pri vyšetření bílými stimuly. Čs. Oftalmol., 59,2003,s. 28-32.
Diagnostika a progresia glaukómu v HRT II obraze Read More »
II.Kongres SGIS
Názov kongresu: II. Kongres Slovenskej glaukómovej spoločnosti
Miesto konania: Hotel Lux, Banská Bystrica
Dátum konania: 5.-7.5.2011
I. Glaukómový kongres
Prvý Glaukómový kongres sa uskutočnil 15.-16.5.2009 v Bratislave.
Miestom konania bolio Kongresové centrum Hotel Bonbón, operačné sály a prednášková sála FNsP a SZU Sv. Cyrila a Metoda, Antolská ul.11
Program kongresu si môžete prevziať na tomto odkaze (pdf):


